Wysunięta żuchwa (progenia) – przyczyny, objawy i leczenie
- 09.03.2026
- Fizjoterapia stomatologiczna

Charakterystyczny profil z mocno zarysowaną brodą to często pierwszy sygnał, że problemem jest wysunięta żuchwa. Ta wada zgryzu to jednak znacznie więcej niż kwestia estetyki – może powodować ból i trudności w jedzeniu. Na szczęście istnieją skuteczne metody korekty. Przeczytaj, by poznać jej przyczyny i sposoby leczenia.
Czym jest wysunięta żuchwa (progenia)?
Wysunięta żuchwa, profesjonalnie nazywana progenią, prognacją żuchwy lub przodożuchwiem morfologicznym, to wrodzona, szkieletowa wada zgryzu. Jej istotą jest nadmierny wzrost kości żuchwy w stosunku do szczęki. W rezultacie dolny łuk zębowy wysuwa się do przodu, a dolne zęby zachodzą na górne – odwrotnie niż w prawidłowym zgryzie. Ta dysproporcja w budowie kości twarzy przede wszystkim rzutuje na wygląd. Osoby z progenią często mają charakterystyczny profil z wyraźnie zaznaczoną, wysuniętą brodą i uwypukloną dolną wargą, co może prowadzić do asymetrii i wydłużenia dolnego odcinka twarzy. Progenia to jednak znacznie więcej niż problem estetyczny – to złożona wada, która wpływa na funkcjonowanie aparatu żucia, mowę, a nawet może wywoływać dolegliwości bólowe w stawach skroniowo-żuchwowych.
Jakie są objawy wysuniętej żuchwy?
Choć najbardziej oczywistym objawem progenii jest zmiana w wyglądzie twarzy (wysunięty podbródek, uwypuklona dolna warga), lista dolegliwości jest znacznie dłuższa i realnie wpływa na codzienne funkcjonowanie.
Jakie są przyczyny wysuniętej żuchwy?
Progenia rzadko kiedy ma jedną, prostą przyczynę. Zazwyczaj jest to złożony problem, będący wynikiem splotu kilku czynników – zarówno wrodzonych, jak i tych nabytych w trakcie życia. Zrozumienie źródła wady ma kluczowe znaczenie w planowaniu skutecznego leczenia.
Główne przyczyny progenii – genetyka i wady wrodzone
Za rozwój progenii przede wszystkim odpowiadają uwarunkowania genetyczne. Skłonność do nadmiernego wzrostu żuchwy w stosunku do szczęki jest często dziedziczna, dlatego, jeśli w rodzinie występowały podobne wady, ryzyko ich pojawienia się u potomstwa znacząco wzrasta. Progenię klasyfikuje się jako wrodzoną wadę kostną, co oznacza, że dysproporcje w budowie twarzoczaszki kształtują się już na etapie rozwoju płodowego. Czasami jej przyczyną mogą być również rzadkie choroby ogólnoustrojowe, wpływające na rozwój kośćca.
Nawyki i czynniki rozwojowe
Mimo że genetyka jest głównym czynnikiem, pewne czynniki zewnętrzne i nawyki mogą pogłębiać istniejącą wadę lub przyczyniać się do jej rozwoju. Ich wpływ jest szczególnie widoczny w okresie dzieciństwa, kiedy kości wciąż intensywnie rosną. Do najczęstszych przyczyn nabytych należą:
- Nawyki parafunkcyjne: Długotrwałe ssanie kciuka, smoczka czy gryzienie ołówków może zaburzać prawidłowy rozwój zgryzu i stymulować żuchwę do nieprawidłowego wzrostu.
- Przedwczesna utrata zębów mlecznych: Zbyt wczesne usunięcie mlecznych kłów lub trzonowców może prowadzić do zaburzeń w wyrzynaniu się zębów stałych i nieprawidłowego ustawienia łuków zębowych.
- Resztkowy wzrost żuchwy: U niektórych osób żuchwa rośnie dłużej niż szczęka, co prowadzi do pogłębiania się wady nawet w okresie dojrzewania.
Wpływ postawy i dysfunkcji stawów
Nie bez znaczenia są również czynniki związane z ogólną postawą ciała i funkcjonowaniem stawów skroniowo-żuchwowych (SSŻ).
Jak diagnozuje się wysuniętą żuchwę?
Leczenie progenii to proces zespołowy, wymagający współpracy ortodonty i chirurga szczękowo-twarzowego. W zależności od objawów, do zespołu specjalistów mogą dołączyć również:
- fizjoterapeuta stomatologiczny,
- logopeda,
- protetyk.
Kolejnym krokiem jest kompleksowe badanie, które pozwala precyzyjnie ocenić strukturę twarzoczaszki i zaplanować indywidualną ścieżkę leczenia.
Cefalometria i badania obrazowe
Badania obrazowe są kluczowe w diagnostyce wysuniętej żuchwy, pozwalający lekarzowi zajrzeć w głąb struktur kostnych twarzy. Podstawą jest zdjęcie rentgenowskie, a w szczególności cefalometryczne (tzw. cefalo) – specjalistyczne zdjęcie boczne czaszki. Na jego podstawie ortodonta lub chirurg dokonuje precyzyjnych pomiarów kątów i odległości między kluczowymi punktami. Taka analiza pozwala obiektywnie ocenić stopień wysunięcia żuchwy względem szczęki i podstawy czaszki oraz określić wzajemne położenie zębów.
Współczesna diagnostyka progenii wykracza jednak poza klasyczne RTG, coraz częściej opierając się na zaawansowanych technologiach 3D. Tomografia komputerowa wiązki stożkowej (CBCT) oferuje trójwymiarowy obraz kości, stawów i zębów z precyzją nieosiągalną dla tradycyjnych zdjęć 2D. Dzięki niej lekarz może dokładnie ocenić nie tylko kształt i wielkość żuchwy, ale także stan korzeni zębów czy strukturę stawów skroniowo-żuchwowych. Nowoczesne kliniki sięgają również po skanery wewnątrzustne, które zastępują niewygodne wyciski gipsowe. Cyfrowy model uzębienia, połączony z obrazem z tomografii CBCT, pozwala stworzyć wirtualny model pacjenta.
Badanie kliniczne i modele zębowe
Diagnostyka progenii to jednak nie tylko zaawansowane zdjęcia. Równie ważne, a często pierwsze, jest szczegółowe badanie kliniczne przeprowadzone przez ortodontę lub chirurga. Lekarz zaczyna od dokładnego wywiadu medycznego, a następnie przechodzi do oceny twarzy pacjenta, jej symetrii oraz profilu. Kluczowe jest badanie palpacyjne, podczas którego specjalista ocenia napięcie mięśni żucia i mięśni szyi, które często są przeciążone przy tej wadzie zgryzu. Lekarz ocenia także stan uzębienia i dziąseł, aby wykluczyć problemy (np. próchnicę, choroby przyzębia), które należy wyleczyć przed rozpoczęciem terapii.
Uzupełnieniem badania klinicznego jest stworzenie modeli diagnostycznych zębów pacjenta. Jak wspomniano wcześniej, nowoczesne skanery wewnątrzustne pozwalają na stworzenie precyzyjnego, trójwymiarowego modelu cyfrowego. Na jego podstawie specjalista może wnikliwie przeanalizować wzajemne relacje zębów górnych i dolnych, zmierzyć dostępne miejsce w łukach zębowych i precyzyjnie zaplanować każdy etap leczenia – od przesunięć zębowych za pomocą aparatu, po ostateczną korektę chirurgiczną.
Jakie są opcje leczenia wysuniętej żuchwy?
Wybór metody zależy od wielu czynników, w tym:
- stopnia zaawansowania wady,
- wieku pacjenta (czy proces wzrostu kości został zakończony),
- nasilenia objawów towarzyszących, np. bólu w stawach skroniowo-żuchwowych czy problemów z gryzieniem.
Fizjoterapeuta stosuje różnorodne techniki, w tym:
- terapię manualną,
- masaż rozluźniający,
- indywidualnie dobrane ćwiczenia (kinezyterapię),
- zabiegi przeciwbólowe i przeciwzapalne (np. laseroterapia, ultradźwięki).
W zależności od skali problemu terapia może obejmować:
- leczenie wyłącznie ortodontyczne,
- połączenie ortodoncji z fizjoterapią,
- kompleksowe leczenie ortodontyczno-chirurgiczne (w najpoważniejszych przypadkach wad szkieletowych).
Aparat ortodontyczny i korekcja zębów
Leczenie ortodontyczne to jedna z podstawowych metod korekcji wysuniętej żuchwy, zwłaszcza gdy wada ma podłoże zębowe, a nie czysto szkieletowe. Jego celem jest takie przemieszczenie zębów, by uzyskać ich prawidłowe ustawienie w łukach i poprawić relację między szczęką a żuchwą. Współczesna ortodoncja oferuje wiele rozwiązań, dobieranych indywidualnie do wieku pacjenta i stopnia skomplikowania wady.
U dzieci i młodzieży, w okresie aktywnego wzrostu, często stosuje się tzw. aparaty czynnościowe (ruchome). Ich zadaniem jest nie tylko korekta ustawienia zębów, ale przede wszystkim modyfikacja wzrostu kości – stymulacja rozwoju szczęki i jednoczesne hamowanie nadmiernego wzrostu żuchwy. Wczesna interwencja pozwala na osiągnięcie harmonijnych rysów twarzy i uniknięcie bardziej inwazyjnych metod w przyszłości.
U pacjentów dorosłych, u których wzrost kości został już zakończony, podstawą leczenia są aparaty stałe. Pozwalają one na precyzyjną korektę zgryzu, likwidację stłoczeń czy zamknięcie szpar międzyzębowych. W niektórych, mniej skomplikowanych przypadkach, alternatywą mogą być przezroczyste nakładki ortodontyczne (np. system Invisalign). Należy jednak pamiętać, że w przypadku zaawansowanej progenii o podłożu szkieletowym, leczenie ortodontyczne jest najczęściej niezbędnym etapem przygotowującym do operacji ortognatycznej. Jego celem jest wtedy takie ustawienie zębów, aby po chirurgicznej korekcji położenia kości idealnie do siebie pasowały.
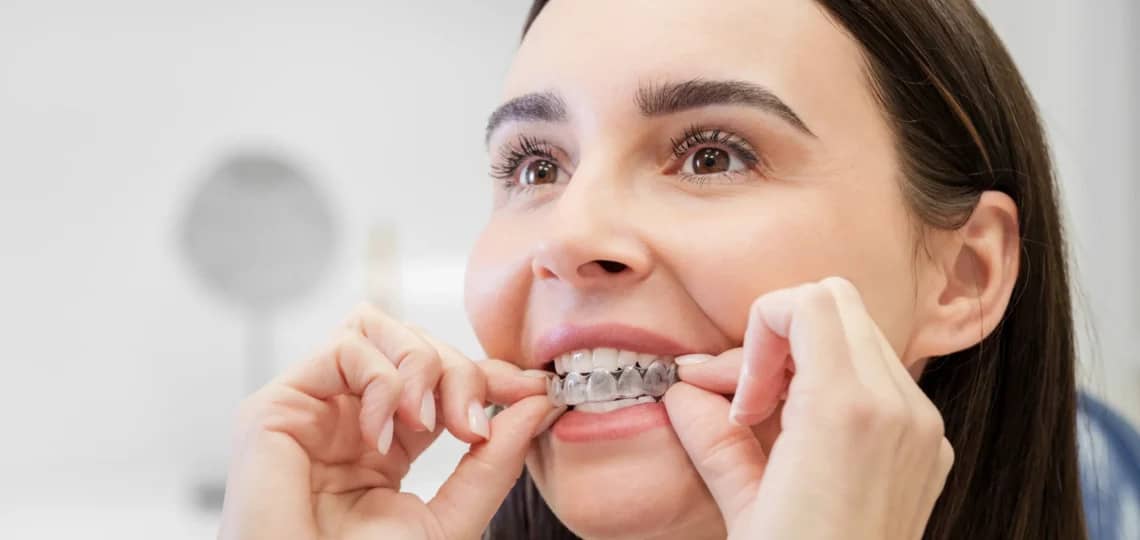
Invisalign i ograniczenia niechirurgiczne
Invisalign to nowoczesna alternatywa dla tradycyjnych aparatów stałych, która zyskuje na popularności ze względu na dyskrecję i komfort użytkowania. Metoda ta polega na leczeniu wad zgryzu za pomocą serii indywidualnie dopasowanych, przezroczystych nakładek. Pacjent wymienia je samodzielnie co 1-2 tygodnie, a każda kolejna para delikatnie przesuwa zęby w kierunku docelowej pozycji. Dużą zaletą jest możliwość zdejmowania nakładek na czas posiłków i mycia zębów, co ułatwia utrzymanie idealnej higieny jamy ustnej.
Skuteczność leczenia systemem Invisalign jest jednak nierozerwalnie związana z dyscypliną pacjenta. Konieczne jest noszenie nakładek przez co najmniej 20-22 godziny dziennie. Nieregularne stosowanie lub robienie zbyt długich przerw może nie tylko znacząco wydłużyć cały proces, ale również zniweczyć dotychczasowe postępy. Dlatego, mimo wygody, metoda ta wymaga od pacjenta ogromnej sumienności i odpowiedzialności. Invisalign, mimo swoich licznych zalet, ma jednak pewne ograniczenia. Choć jest to skuteczne rozwiązanie w przypadku wielu wad zębowych, to przy skomplikowanych wadach szkieletowych, takich jak zaawansowana progenia, jego możliwości mogą okazać się niewystarczające. W takich sytuacjach leczenie nakładkami stanowi często jedynie etap przygotowawczy do operacji. Istotnym ograniczeniem dla wielu pacjentów bywa również koszt, zazwyczaj wyższy w porównaniu z tradycyjnymi aparatami.
Ćwiczenia logopedyczne i fizjoterapia
Leczenie progenii to proces wieloetapowy, w którym obok ortodoncji i chirurgii istotną rolę odgrywa rehabilitacja. Fizjoterapia stomatologiczna i ćwiczenia logopedyczne stanowią tu ważne wsparcie – pomagają zredukować napięcie mięśniowe, skorygować złe nawyki i przyspieszyć powrót do pełnej sprawności, zwłaszcza po operacji. Celem fizjoterapii jest przywrócenie prawidłowej funkcji stawów skroniowo-żuchwowych oraz rozluźnienie nadmiernie napiętych mięśni twarzy i szyi. Specjalista, poprzez techniki manualne, masaż i indywidualnie dobrane ćwiczenia, pracuje nad poprawą ruchomości żuchwy i zminimalizowaniem dolegliwości bólowych. Terapia często obejmuje:
- Masaż mięśni żucia: Rozluźnianie mięśnia żwacza i skroniowego, co przynosi ulgę w bólu i zmniejsza nawykowe zaciskanie zębów.
- Ćwiczenia rozciągające i relaksacyjne: Pomagają zwiększyć zakres ruchu w stawie i zredukować ogólne napięcie.
- Techniki oddechowe: Nauka prawidłowego oddychania przez nos, co wpływa na właściwe ułożenie języka i żuchwy.
Z kolei ćwiczenia logopedyczne koncentrują się na wypracowaniu prawidłowych wzorców ruchowych języka i warg. Jednym z podstawowych zaleceń jest utrzymywanie prawidłowej pozycji spoczynkowej języka, czyli z czubkiem opartym o podniebienie tuż za górnymi zębami. Regularne wykonywanie ćwiczeń, takich jak powolne otwieranie i zamykanie ust bez odrywania języka od podniebienia, pomaga wzmocnić odpowiednie mięśnie i wyeliminować szkodliwe nawyki, które mogły przyczynić się do rozwoju wady. Tego typu terapia jest nieoceniona zarówno w przygotowaniu do leczenia, jak i w utrwalaniu jego efektów.
Leczenie u dzieci i młodzieży
Leczenie progenii u najmłodszych pacjentów znacząco różni się od terapii dorosłych, a o sukcesie decyduje wczesna interwencja. Wykorzystuje ona okres wzrostu kości twarzoczaszki, co stwarza unikalną szansę na skorygowanie wady mniej inwazyjnymi metodami, wpływającymi na kierunek i tempo wzrostu szczęki oraz żuchwy. Wczesne podjęcie leczenia to największa szansa na uniknięcie skomplikowanej operacji w przyszłości.
Są to specjalistyczne ćwiczenia (mioterapia), które mają na celu wyeliminowanie złych przyzwyczajeń i przywrócenie prawidłowej funkcji mięśni. Przykładowe zadania obejmują:
- świadome wysuwanie żuchwy do przodu,
- dmuchanie na piórko z utrzymaniem tej pozycji,
- delikatne uciskanie dolnych siekaczy w kierunku gardła.
W przypadku wad o podłożu szkieletowym, u dzieci i młodzieży w okresie wzrostu stosuje się aparaty ortodontyczne czynnościowe (funkcyjne). Ich zadaniem jest modyfikacja wzrostu kości – stymulują rozwój szczęki, jednocześnie hamując nadmierny wzrost żuchwy. U dzieci do około 12. roku życia często wykorzystuje się również aparaty ruchome, które pomagają w kształtowaniu i stymulacji rozwoju mięśni oraz kości. U starszych nastolatków, u których wzrost kości powoli się kończy, leczenie skupia się już głównie na korekcji ustawienia zębów za pomocą aparatów stałych, co przygotowuje pacjenta do ewentualnej, późniejszej operacji ortognatycznej.
Metody hamowania wzrostu żuchwy u dzieci
Skuteczne leczenie progenii u dzieci opiera się na wykorzystanie naturalnego potencjału wzrostowego organizmu. Zamiast czekać na zakończenie rozwoju i sięgać po inwazyjną chirurgię, ortodoncja dziecięca skupia się na modyfikacji i ukierunkowaniu wzrostu kości. Celem jest stymulacja rozwoju szczęki, która często jest zbyt mała, przy jednoczesnym hamowaniu nadmiernego tempa wzrostu żuchwy. Dzięki temu można przywrócić harmonię rysów twarzy i uniknąć operacji w dorosłym życiu. Podstawowym narzędziem w tej terapii są aparaty czynnościowe (funkcyjne). Wykorzystują one naturalne siły mięśni dziecka – języka, warg i policzków – do zmiany kierunku wzrostu kości. Aparaty te, najczęściej ruchome, są projektowane tak, aby „wymuszać” prawidłowe ustawienie żuchwy względem szczęki. Regularne noszenie aparatu stymuluje odpowiednie partie kości do wzrostu, a inne hamuje, co stopniowo prowadzi do korekcji wady szkieletowej. Jest to metoda ortopedyczna, która leczy przyczynę problemu, a nie tylko maskuje jego objawy. W niektórych przypadkach leczenie ortopedyczne jest uzupełniane o dodatkowe, proste zabiegi. Jednym z nich może być selektywne szlifowanie guzków zębów mlecznych. Czasem nieprawidłowe kontakty między zębami górnymi i dolnymi tworzą rodzaj „zapadki”, która blokuje żuchwę w nieprawidłowej, wysuniętej pozycji. Delikatne zeszlifowanie tych punktów uwalnia zgryz i pozwala żuchwie cofnąć się do właściwego położenia. Terapia ta często łączona jest z ćwiczeniami (mioterapią), które eliminują złe nawyki i wspierają prawidłową pracę mięśni.
Operacja ortognatyczna przy wysuniętej żuchwie
Gdy leczenie ortodontyczne to za mało – zwłaszcza u dorosłych pacjentów z zakończonym wzrostem kostnym – rozwiązaniem staje się chirurgia ortognatyczna. Jest ona dedykowana przypadkom znacznych wad szkieletowych, gdzie sama korekta ustawienia zębów nie przyniesie poprawy funkcji i estetyki twarzy. To zaawansowana procedura, która pozwala na trwałą zmianę proporcji twarzy i przywrócenie prawidłowego zgryzu. Sukces i bezpieczeństwo operacji ortognatycznej zależą od bardzo precyzyjnego planowania. Współczesna chirurgia szczękowo-twarzowa wykorzystuje zaawansowane technologie, takie jak tomografia komputerowa 3D (CBCT) i cyfrowe skany wewnątrzustne. Na podstawie tych obrazów lekarz tworzy wirtualny, trójwymiarowy model twarzoczaszki pacjenta. Pozwala to na dokładne zaplanowanie każdego cięcia i przesunięcia kości z dokładnością do milimetra, a także na stworzenie wizualizacji przewidywanych efektów. Dzięki temu pacjent jeszcze przed zabiegiem może zobaczyć, jak zmieni się jego profil i uśmiech.
Kompleksowa konsultacja przedoperacyjna jest podstawą całego procesu. Zazwyczaj trwa około 60 minut i obejmuje nie tylko szczegółowy wywiad, ale również pełną diagnostykę obrazową: tomografię 3D, fotografie cyfrowe i skan uzębienia. Na tej podstawie zespół, składający się z chirurga i ortodonty, opracowuje indywidualny plan leczenia. Takie podejście, wspierane przez nowoczesne oprogramowanie, minimalizuje ryzyko powikłań i nawrotu wady, zapewniając przewidywalne i satysfakcjonujące efekty.
Przebieg operacji i osteotomia
Sama operacja ortognatyczna jest precyzyjnie zaplanowanym zabiegiem, przeprowadzanym przez chirurga szczękowo-twarzowego w znieczuleniu ogólnym. Oznacza to, że pacjent przez cały czas trwania procedury śpi i nie odczuwa żadnego bólu. Celem zabiegu jest korekta położenia kości szczęki lub żuchwy, aby przywrócić prawidłowe warunki zgryzowe i harmonię rysów twarzy. Najważniejszym elementem operacji jest osteotomia, czyli kontrolowane, chirurgiczne przecięcie kości. W przypadku progenii chirurg wykonuje cięcia wewnątrz jamy ustnej, dzięki czemu na twarzy nie pozostają żadne widoczne blizny. Następnie fragmenty żuchwy są precyzyjnie przesuwane do nowej, zaplanowanej wcześniej pozycji – najczęściej do tyłu. Po uzyskaniu idealnego ustawienia kości są stabilizowane za pomocą niewielkich, tytanowych płytek i śrub, które integrują się z kością i zazwyczaj pozostają w ciele na stałe. Cały zabieg, w zależności od jego złożoności, trwa zazwyczaj od jednej do kilku godzin. Nowoczesne techniki, często minimalnie inwazyjne, pozwalają skrócić czas operacji i przyspieszyć gojenie. Po wybudzeniu pacjent otrzymuje silne leki przeciwbólowe, które skutecznie kontrolują dyskomfort w pierwszych dniach po zabiegu, rozpoczynając okres rekonwalescencji.
Rekonwalescencja i opieka pooperacyjna
Okres rekonwalescencji po operacji ortognatycznej ma kluczowe znaczenie dla osiągnięcia trwałych i satysfakcjonujących rezultatów. Pierwsze dni po zabiegu wiążą się z naturalnym obrzękiem i dyskomfortem, które są skutecznie kontrolowane za pomocą przepisanych leków przeciwbólowych. Zazwyczaj pacjent pozostaje w szpitalu przez 1-2 dni. Powrót do lekkich, codziennych aktywności jest możliwy już po kilku dniach, jednak pełna rekonwalescencja wymaga czasu i cierpliwości. Początkowy etap gojenia trwa około 3-4 tygodni – w tym czasie obrzęk i ból stopniowo ustępują. Należy wówczas ścisłe przestrzeganie zaleceń lekarza: dieta musi być płynna lub papkowata, by nie obciążać żuchwy, a rygorystyczna higiena jamy ustnej jest niezbędna do uniknięcia infekcji. Często pacjent musi nosić specjalną szynę przez około 4 tygodnie, która stabilizuje zgryz. Przez cały okres rekonwalescencji (3-6 miesięcy) należy unikać palenia i alkoholu, ponieważ używki te znacząco spowalniają gojenie kości.
Ważnym elementem opieki pooperacyjnej są regularne wizyty kontrolne u chirurga i ortodonty. Pozwalają one na bieżąco monitorować postępy gojenia, oceniać stabilność nowego zgryzu i w razie potrzeby korygować dalszy plan leczenia. Sumienne stosowanie się do wszystkich zaleceń – dietetycznych, higienicznych i dotyczących aktywności fizycznej – jest gwarancją szybkiego powrotu do pełnej sprawności i cieszenia się efektami terapii przez długie lata.
Jakie są ryzyka związane z wysuniętą żuchwą?
Nieleczona progenia to problem wykraczający daleko poza estetykę. Wada ta może prowadzić do szeregu poważnych powikłań zdrowotnych, które z czasem obniżają jakość życia. Ignorowanie jej często skutkuje nasileniem dolegliwości i koniecznością wdrożenia znacznie bardziej skomplikowanego leczenia w przyszłości. Konsekwencje progenii wpływają przede wszystkim na zdrowia jamy ustnej. Nieprawidłowe ułożenie zębów utrudnia dokładną higienę, co znacząco zwiększa ryzyko rozwoju próchnicy oraz chorób przyzębia. Nierównomierne obciążenie zębów podczas gryzienia prowadzi do ich ścierania, rozchwiania, a w skrajnych przypadkach nawet do utraty kości i zębów. Wiele osób zmaga się również z bolesnymi ranami w jamie ustnej, spowodowanymi ciągłym ocieraniem się zębów o błonę śluzową. Wysunięta żuchwa często powoduje dysfunkcje stawów skroniowo-żuchwowych (ból, trzaskanie, trudności w otwieraniu ust) oraz inne dolegliwości, takie jak:
- wady wymowy,
- problemy z oddychaniem,
- przewlekłe bóle głowy i karku wynikające ze stałego napięcia mięśniowego.
Możliwe powikłania stomatologiczne
Nieprawidłowy rozkład sił podczas gryzienia, charakterystyczny dla progenii, prowadzi do przeciążenia jednych zębów i niedociążenia innych. Skutkuje to przyspieszonym ścieraniem się szkliwa, pękaniem, a nawet kruszeniem się zębów. Zęby pozbawione prawidłowego podparcia stają się rozchwiane, co w dłuższej perspektywie grozi ich utratą.
Utrata nawet jednego zęba w wyniku powikłań progenii pociąga za sobą serię kolejnych problemów. Pozostałe zęby zaczynają się przesuwać w kierunku luki, co prowadzi do dalszego pogłębiania wady zgryzu i powstawania nieestetycznych szpar. Zmieniające się warunki w jamie ustnej mogą również powodować zanik kości w miejscu utraconego zęba, co znacznie utrudnia przyszłe leczenie, na przykład implantologiczne. Wszystkie te czynniki sprawiają, że pacjenci z nieleczoną progenią często wymagają zaawansowanego leczenia protetycznego. Odbudowa zniszczonych koron zębów, uzupełnianie braków za pomocą mostów czy implantów staje się koniecznością, aby przywrócić prawidłową funkcję żucia i estetykę uśmiechu. Wczesna interwencja i korekta wady zgryzu mogą zapobiec tym poważnym i kosztownym problemom w przyszłości, chroniąc zdrowie całego układu żucia.
Ryzyka chirurgiczne i powikłania
Decyzja o operacji ortognatycznej to poważny krok, który – jak każda interwencja chirurgiczna – wiąże się z pewnym ryzykiem. Na szczęście większość powikłań ma charakter przejściowy i jest typowa dla zabiegów w obrębie jamy ustnej. Pacjenci najczęściej doświadczają bólu, obrzęku twarzy i niewielkiego krwawienia z dziąseł, które to objawy ustępują samoistnie w ciągu kilku dni lub tygodni. Należy zwrócić szczególną uwagę na niepokojące objawy, takie jak:
- nasilający się ból po 2-3 dniach od zabiegu,
- gorączka,
- nieprzyjemny zapach z ust,
- obrzęk, który nie maleje.
Chociaż nowoczesne metody anestezjologiczne są bardzo bezpieczne, istnieje niewielkie ryzyko wystąpienia:
- reakcji alergicznych na leki,
- problemów sercowo-naczyniowych,
- pooperacyjnych nudności lub bólu gardła związanego z intubacją.
Sprawdź nasze inne wpisy

Skontaktuj się z nami
Masz pytania lub chcesz umówić wizytę?
Zapraszamy do kontaktu telefonicznego!